黄益镌医生的科普号
- 精选 子宫肌瘤治疗新选择——微创介入治疗
子宫肌瘤是女性生殖系统最常见的良性肿瘤,来源于子宫平滑肌。通常认为与雌激素、生长激素、黄体酮有关。根据生长部位分为浆膜下肌瘤(15%)、黏膜下肌瘤(21%)及肌壁间肿瘤(62%)。育龄期妇女的发病率在20%-25%。临床表现包括:(1)子宫出血:表现为月经量增多、经期延长或周期缩短,亦可表现为不具有月经周期性的不规则阴道流血。(2)腹部包块及压迫症状:肌瘤长到一定大小时可引起周围器官压迫症状,子宫前壁肌瘤贴近膀胱者可产生尿频、尿急;巨大宫颈肌瘤压迫膀胱可引起排尿不畅甚至尿潴留;子宫后壁肌瘤特别是峡部或宫颈后唇肌瘤可压迫直肠,引起大便不畅、排便后不适感;巨大阔韧带肌瘤可压迫输尿管,甚至引起肾盂积水。(3)疼痛:不少患者可诉有下腹坠胀感、腰背酸痛。(4)白带增多。(5)不孕与流产:巨大子宫肌瘤可引起宫腔变形,妨碍孕囊着床及胚胎生长发育;肌瘤压迫输卵管可导致管腔不通畅;黏膜下肌瘤可阻碍孕囊着床或影响精子进入宫腔。肌瘤患者自然流产率高于正常人群,其比约4∶1。(6)贫血 由于长期月经过多或不规则阴道流血可引起失血性贫血。无症状或症状轻微的年轻病人或者接近绝经期的病人,一般无需处理或仅用药物(激素)治疗,但激素治疗可引起内分泌紊乱,停药后肌瘤生长迅速。肌瘤剔除术(腔镜下或剖腹)虽然能保留子宫,但对于较大或数目较多的肌瘤,往往力不从心,且复发率高达20%以上。次全子宫切除可保持阴道解剖及功能上的完整,最大的缺点就是有可能发生宫颈残端癌的可能,并且对于女性心理、生理还是有一定的影响。全子宫切除对病人的心理、生理影响更大。子宫动脉栓塞术治疗子宫肌瘤是近十来年发展起来的新方法(美国前国务卿赖斯就接受过该手术),其原理是将双侧子宫动脉栓塞,使子宫肌瘤缺血坏死,从而使子宫肌瘤缩小或纤维化以达到治疗的目的,同时又可保存子宫。该方法适用于育龄期有症状的妇女,包括:(1)月经量过多,尤其是伴有贫血者;(2)子宫肌瘤引起的慢性盆腔、腿部、背部的疼痛,或者有其它不适;(3)子宫肌瘤压迫输尿管和膀胱引起泌尿系统症状(4)病人欲保留子宫和生育功能;(5)子宫肌瘤摘除术后复发。一般来说,肌瘤太小(<75px)或太大(>250px)、带蒂浆膜下子宫肌瘤及即将停经的患者不考虑该方法治疗。基本的治疗方法是从一侧股动脉处用一根约1mm粗的导管依次插至双侧子宫动脉内,然后用聚乙烯醇(PVA)颗粒(直径500-700微米较为适宜)栓塞即可,一般1小时即可完成手术。治疗时间以月经结束后1周内为宜。多数病人在子宫动脉栓塞后出现栓塞后综合症,包括盆腔疼痛、恶心、呕吐、发热,白细胞计数增高,尤以盆腔疼痛为突出,但多可以忍受,给予消炎、止痛对症处理即可,症状多在3-5日内减轻或者消失。据Ravina报道,200例子宫肌瘤患者采用子宫动脉栓塞术治疗,随访6年,临床成功率为83%,子宫肌瘤体积在3个月之内缩小达50%,1年缩小78%,整个子宫体积在三个月内缩小35%,在6个月内缩小50%,大多数病人在子宫动脉栓塞术后恢复正常月经,并有超过12例病人怀孕。
马永强 副主任医师 北京清华长庚医院 放射科5982人已读 - 精选 告别“痛经”,子宫腺肌症介入治疗
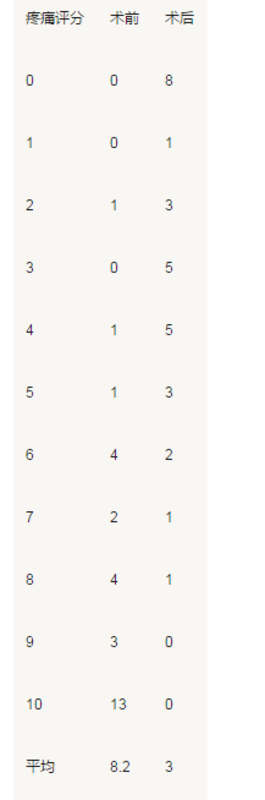
什么是子宫腺肌症 子宫腺肌病是子宫内膜腺体和间质侵入子宫肌层形成弥漫或局限性的病变,在月经期的时候,这些异位的内膜组织的出血直接进入肌层,会引起疼痛。随着血液的积累,周围的肌肉膨隆肿胀并形成纤维组织。 这种肿胀位于子宫肌层内,称为腺肌瘤,因为在超声检查时感觉很像一个肌瘤并常与子宫肌瘤混淆。子宫腺肌症可以症状轻微或者完全没有症状,也会有症状非常重的患者,它可能会导致严重出血和月经期间严重痛经。 大约10%的女性存在子宫腺肌症,因此,不如子宫肌瘤那么常见,但也有文献报道在40-50岁女性有70%存在子宫腺肌症。如果仅仅是影像学检查发现而没有症状,可以随访观察而不必急于治疗。 有些时候子宫腺肌症并没有症状,或者轻微的不适,有些患者症状会比较严重,患者症状不一,相当部分患者月经期间出现严重出血和严重疼痛。 (1)月经失调:主要表现为经期延长、月经紊乱、月经量增多,严重的患者可以导致贫血。 (2)痛经:月经期剧烈的绞痛或者刀割样疼痛,持续整个经期,并随年龄的增长不断加重,这通常是患者就医的主要原因。病灶位于子宫后壁常伴有经期的肛门坠胀感。痛经初期服用止痛药物可以缓解,但随着病情进展,痛经需要服用的止痛药物剂量明显增加,使患者无法耐受。随着病情的进展会造成痛经的时间延长、直至非经期的持续疼痛。疼痛部位也会泛化,自感有宫腔外的疼痛。 (3)性交痛:影响正常夫妻生活,甚至成为离婚的诱因。 (4)经期之间的出血。 什么是子宫腺肌症的介入治疗 过去的十年间,子宫腺肌症的介入治疗,即子宫动脉栓塞术(UAE)已被证明为子宫腺肌症的一种合适的冶疗方法。介入治疗子宫腺肌症长期数据来源于15项研究中的511位患者。387位患者(75.7%)报道有改善。平均随访时间为26.9个月。子宫腺肌症经UAE治疗后,临床症状短期和长期内均有显著改善。 痛经是子宫腺肌症患者最普遍和最严重的症状,发生率占就诊患者的90%以上。我团队近三年来采用介入治疗手段(UAE)治疗了来自全国各地的大量子宫腺肌症患者,大多数患者获得了良好的疗效。很多病友反映已经摆脱了痛经的困扰,生活再次充满阳光。 介入治疗效果的调查 在苏大附二院介入科接受子宫腺肌症治疗的患者越来越多,有的患者反映效果非常好,已经与困扰十余年严重影响工作和生活的痛经彻底说bye-bye了,也有的患者反映疗效不佳,例假来时还是有疼痛。为了客观了解子宫腺肌症治疗效果在患者人群中的疗效到底如何,给患者明确的指导和信心,我们在我科室建立的“子宫腺肌症介入治疗病友群”里对已经接受过子宫腺肌症介入治疗的病友进行了网络调查。 调查内容包括,已经完成介入手术的时间、介入治疗前后疼痛改善的情况、出现改善的时间及对其他病友治疗手段推荐。 在查看调查结果之前,我先请大家看一下国际通行的疼痛评分,我也是详细告知我的病友疼痛评分标准,并请她们按照这个标准进行她本人治疗前后的疼痛评分。请记住0分是一点不痛,10分是生不如死的痛。 调查结果如下: 1.完成介入手术多久了 从调查结果看出,80%的患者已经完成介入手术超过半年,有51%的患者手术超过1年,17%的患者手术超过2年,说明这个调查结果可以经得起时间的考验。 2.介入治疗之前的疼痛评分 还记得我前面说过10分是生不如死的痛吗?在介入术前,我们的病友中有45%承受的是生不如死的最严重疼痛,重度疼痛(7-10分)的比率是76%,超过3/4。没有一个是0分或者1分,就是说没有人不痛,或者有轻微痛。 3.病友现在的疼痛评分 我惊喜地看到经过我们介入治疗后病友,没有一个是10分,甚至没有一个9分,没有一个病友在介入治疗后还存在生不如死的剧烈疼痛,7-10分的重度疼痛的比率只有6%。相对应的是28%的患者目前的疼痛评分是0分,就是说完全没有疼痛。 4.术后多久开始改善 有41%的病友,术后第一个月来例假时就有非常明显的感觉,不痛了,生活正常了,绝大多数患者(90%)在术后半年内都会显示明显的疗效。 5.您对子宫腺肌症治疗方法的推荐 虽然子宫腺肌症的治疗方法很多,但是因为有如此满意的介入治疗疗效,所以90%的患者推荐进行介入治疗。疗效说明了一切。 介入治疗前后疼痛评分的变化 下表是介入治疗前后疼痛评分的变化 从列表可以看出,术前病友的痛疼平均评分高达恐怖的8.2分,属于疼起来“全身大汗的持续重度的疼痛”了。而介入之后的病友的疼痛平均评分是3分,就是安静平卧时不痛,只有深呼吸和咳嗽时有轻微疼痛。大家可以脑补一下这种生活状态差异有多大。 术前的评分都向高分段集中,10分的痛不欲生病友是最多的。 术后全部往低分段集中,一点都不痛的0分病友占的比率最大。 从对比图来看一目了然,术前疼痛评分大多很高,术后大多很低,基本形成了镜面对照。 介入治疗子宫腺肌症总体评估 从以上的调查结果看出: 介入治疗子宫腺肌症有效率高:患者群体中仅有10%的病友疗效不佳,90%的病友取得了满意的治疗效果。 介入治疗子宫腺肌症疼痛缓解明显:平均疼痛评分从8.2分降低到3分,从重度疼痛减轻为轻微疼痛。更重要的是,术前有45%的病友疼痛评分为痛不欲生的10分,术后一个都没有。术前没有一个病友是0分不痛的,术后有28%的病友反映一点都不痛了。 介入治疗见效快,持续久:一般术后1-3个月就能有明显的效果,随访期多数在一年以上,绝大多数反映良好。 介入治疗是病友的首选推荐:来我这里治疗的子宫腺肌症患者绝大多数都是经历了各种治疗的难治性病情复杂患者,基本上也是其他各种治疗手段尝试过无效的患者。苏大附二院介入科治疗难治性腺肌症有效率90%左右。苦尽甘来的患者也因此将其作为首选方案推荐给同病相怜的病友。 有这方面疾病困扰的患者可以来苏州大学附属第二医院介入科门诊就诊,也可以通过好大夫在线网站http://youngin.haodf.com/及微信咨询。
 黄益镌 主治医师 嘉兴市第一医院 放射科4444人已读
黄益镌 主治医师 嘉兴市第一医院 放射科4444人已读 - 医学科普 从美国前国务卿赖斯谈子宫肌瘤介入治疗
2004年,美国国务卿赖斯在美国乔治敦大学医院局麻下接受了子宫肌瘤栓塞手术,住院观察一晚后出院情况良好。主治医师术后接受采访时说:到目前为止一切正常,这是一个常规手术,技术都已经成熟。 时年50岁的赖斯所患的子宫平滑肌瘤简称子宫肌瘤,是妇科最常见的妇科良性肿瘤,被称为"妇女第一瘤",好发于30-50岁的生育期妇女。其治疗方法有多种,传统的治疗方法有子宫切除术、子宫肌瘤剔除术等。 而医生为赖斯女士所选择的手术全称为"子宫动脉介入栓塞术",是肿瘤血管性介入治疗的一种。其具体的治疗方法是在一侧大腿的根部用针扎一米粒大小的小口,应用特制的导管将子宫肌瘤的供血动脉栓塞使肌瘤缺血缺氧坏死吸收,从而达到治疗肌瘤的目的,这是一个全新而成熟的子宫肌瘤治疗方法 赖斯为什么最终选择这种手术方式呢? (1)爱美的天性使然 赖斯当时为布什总统的国务卿,代表美国的形象,在形象上必然有较高的要求,更不用说爱美是女人的天性。现代研究发现子宫作为女性最重要的器官除具有众所周知的生育功能和月经功能外,尚具有重要的内分泌功能、盆底结构支持功能和免疫功能等。1987年英国的研究资料发现切除子宫但保留双侧卵巢的妇女较同龄未切除子宫的妇女早衰老4年,其原因是子宫和卵巢之间有血管相连,而且子宫向卵巢提供50%-70%的血供,切除子宫会影响卵巢的内分泌功能,同时研究发现子宫本身也分泌部分女性激素。子宫动脉栓塞治疗子宫肌瘤在使肌瘤死亡消失的同时,保留了子宫及其正常的子宫功能,这是与传统手术的最大区别。 (2)对生活质量的高要求 子宫在解剖上位于盆底的中央,通过韧带与盆壁相连,起到固定盆底结构的作用。而良好的盆底结构是保证盆腔脏器固定在原位的重要因素。当盆底结构受到破坏时会出现内脏的脱垂,在女性最常见是阴道的松弛和因膀胱脱垂导致尿失禁。 (3)与传统的手术治疗方法相比子宫动脉栓塞治疗子宫肌瘤具有疗效确切、创伤小、无切口、恢复快、复发率低、可保留子宫的优点。 肿瘤介入治疗,给不能手术切除治疗的患者多一个治疗机会! 肿瘤介入治疗,给不愿手术切除治疗的患者多一个治疗选择!
黄益镌 主治医师 嘉兴市第一医院 放射科1767人已读 - 引用 【一问一答,通俗易懂】十问辐射剂量多少才安全(终结篇)
对于医学放射性辐射的问题,我好大夫周俊医生在前面《【一问一答,通俗易懂】十问如何才能理解医学放射性辐射》和《【一问一答,通俗易懂】十问医学相关的电离辐射(深入篇)》两篇拙文中已经做了一些解释。今天,我好大夫周俊医生依然采用的一问一答的标志性方式,就辐射普及方面的问题进行终极探讨,让大家能从这三篇文章中完全理解、掌握并且应用好相关方面的知识。不但无需向我提问,而且还期盼着大家能准确地传播和教育辐射防护知识。Q1: 放射辐射究竟多有害?A1: 辐射是物质固有的特性,现在我们对它的研究和了解都是非常清楚的。它可能会带来一些负面效应,这些效应会对人体造成伤害,如伤、残、病、死。总体来说,电离辐射有效剂量对男性总的癌症危险度要低于女性,男性和女性在30岁以后的危险度更是下降明显,但女性仍相对较高些。注意:虽然这一问的提问方式是考虑到大家的想法,但是实际操作中,大家都熟知的,医疗、核电站和核工业等都对我国人民带来福祉。因此,放射辐射有没有害,关键是看人们怎么去利用它,同时又使大家能够熟知并接受。Q2: 放射辐射对人体的伤害怎么来评估?A2: 放射性的电离辐射一方面是对受照射的人会造成伤害,我们称之为躯体效应,而出现在受照者后代身上的我们称之为遗传效应。按照辐射对人体发生作用时间的早晚来分,我们分别称之为近期(早期)效应和远期(晚期)效应。按照个体的吸收剂量的大小,我们又将辐射对人体发生作用的机率分成确定性(非随机)效应和非确定性(随机性)效应。而非确定性(随机性)效应与剂量的多少无直接关系,它是不随辐射剂量的增多而加大,因此没有具体的剂量阈值Q3: 目前对于确定性的效应,国际上公认的一次性受照剂量对人体的影响有哪些?A3: 一次性受照剂量小于100 mSv,对人体无影响;100~250 mSv,对人体观察不到临床反应;250~500 mSv,可能引起血液变化,但无严重伤害;500~1000 mSv,血液发生变化,且有一定损伤,但无倦怠感;1000~2000 mSv(1~2 Sv),对人体有损伤,可能发生轻度急性放射病,容易治愈;2000~4000 mSv(2~4 Sv),对人体有明显损伤,可能发生中度急性放射病,能够治愈;4000~5000 mSv(4~5 Sv),能使人体引起重度急性放射病,虽经治疗但受照者50%可能在30天内死亡,其余50%能恢复;大于6000 mSv(6 Sv),能使人体引起严重放射病,可能致死。注意:这里的标准是一次性人体受照的剂量,与分次是不同的,可结合《【一问一答,通俗易懂】十问医学相关的电离辐射(深入篇)》的Q5来吃透言语间不同的意思差异。Q4: 这个非确定性(随机性)效应能不能说得更详细一些啊?A4: 其实,非确定性(随机性)效应一般发生于慢性小剂量辐射之后,可能是出现癌症等躯体效应,也可能是出现后代畸形等遗传效应。对于非确定性(随机性)效应是否有害,有两种截然不同的观点。一种是认为它可以引起癌症或遗传损害,是有害的,但其结论是根据天然辐射地区居民的调查结果用数字推算出来的,不是实际调查结果。另一种观点则认为它是无害的,甚至还有潜在的益处。(类似每天少量的红酒或咖啡对身体有益一样的道理)因此,我们临床一线的医师和技术员始终坚持把辐射危害降低到可合理达到的尽量低的水平,即ALARA(as low as reasonably achievable)原则。Q5: 医疗辐射对人体会造成伤害吗?A5: 由本文Q3问中可以看出,人体在250 mSv以下的一次性辐射照射下人体是不会发生损伤的,这就是天然辐射、医疗照射、核工业和核电站正常运行的辐射照射,对人体健康不会有影响的原因。注意:这与我好大夫周俊医生的《【一问一答,通俗易懂】十问如何才能理解医学放射性辐射》Q8问中提到的日本“福岛50勇士”和《【一问一答,通俗易懂】十问医学相关的电离辐射(深入篇)》Q6问中提到特殊人员安全剂量一致。Q6: 医学放射检查(包括X光片、透视、消化道/子宫输卵管/尿路等造影、CT、SPECT/CT和PET/CT)的辐射剂量大吗?有多大?A6: 如果回顾我好大夫周俊医生的《【一问一答,通俗易懂】十问如何才能理解医学放射性辐射》和《【一问一答,通俗易懂】十问医学相关的电离辐射(深入篇)》两篇拙文,大家可能已经发现了,医学检查的辐射剂量还是非常小的,而且是少之又少,尽量的少。Q7: 医学诊疗过程中,你们放射检查和放射治疗的医生值得我们老百姓放心吗?有没有黑幕?A7: 作为临床医学影像学与核医学专业的执业医师,我从多年的从业经验来看,老百姓应该信赖我们专科且专业的医师。我们始终坚守把辐射危害降低到可合理达到的尽量低的水平,即ALARA(as low as reasonably achievable)原则。注意:在这里,我觉得应该呼吁一下,对于首次使用低剂量CT检查出来的肺小结节,特别是磨玻璃结节(ground-glass opacity, 简称GGO; ground-glass nodule, 简称GGN; or ground-glass opacity nodule, 简称GGON),在随访复查时应该至少使用正常剂量CT,而最好是使用高分辨率CT(high-resolution CT, 简称HRCT),顾名思义,高分辨率地分析很小的结节才是最佳的选择。基于上面几问有关剂量的问题,我们可以看出看病还是不要在乎那些并不大的剂量了。其实,鉴别出肺小结节是不是肿瘤,决定用不用开刀,我觉得比那点辐射剂量更重要。不然,那就变成是CT检不检查、放射科医师看不看都是一刀,医生的价值就是在这种想当然的思维下变得越来越微弱,然而这对医疗事业和患者身体以及精神都是不利的。低剂量CT主要应该应用在肺小结节的筛查中,而不是随访复查中。Q8: 医学放射检查与医学放射治疗哪个辐射剂量更高啊?A8: 前面两篇拙文中大部分都是强调医学放射检查的诊断功能,现在这是终极篇了,我好大夫周俊医生应该谈一谈医学放射治疗了。一般我们都说医学放射治疗的辐射剂量远比医学放射检查高,主要是因为我们最熟知的放射治疗是有关肿瘤方面的放疗,这种治疗是放射源在距离患者病灶20 cm到1 m远不等的情况下进行。相比大家或多或少听说过钴-60治疗机、X射线治疗机、电子加速器等治疗恶性肿瘤的装置;上海的朋友可能更是听过质子重离子治疗机这一世界先进的治疗仪器。另外一些是接触治疗,将放射物质引入体内的组织或脏器中,或是敷贴至病灶表面。如服用I-131药物对甲状腺功能亢进、甲状腺癌等甲状腺疾病的治疗;如I-125、Y-90或Au-198等同位素粒子植入治疗等。此外,还有伽玛刀、X光刀、中子刀或质子刀等放射精准治疗脑部良恶性肿瘤、脑血管性病变和功能性脑神经疾病等。但是,实际上还有少数新型的放射治疗手段剂量很小,敷贴在患者病灶的表面。比如对瘢痕的美容治疗,不但剂量小,而且能起到美容效果,备受患者青睐,这些新型的放射治疗方案真正酝酿推广。Q9: 我听说普罗大众的辐射剂量标准和健康人体检的辐射剂量标准不一样,是怎么回事啊?A9: 本来不想重复以前写过的东西,但是现在还是要回顾一下我好大夫周俊医生拙文《【一问一答,通俗易懂】十问医学相关的电离辐射(深入篇)》中Q6曾经提到的“每年健康人(与辐射相关的医学体检)不要超过20 mSV,一般患者(进行医学需要的辐射相关检查)不要超过50 mSv,任何情况下超过100 mSv是不允许的,特殊人员(比如说突发事件处理工作人员等)的极限安全剂量为250 mSv”。体检是利用了带来放射性的检查方法,理所当然比不做任何放射性检查所接受的辐射剂量要高一点。我们所说的普罗大众的辐射剂量标准是已制定出的世界统一标准,即老百姓每年接受的辐射剂量小于或等于1 mSv;而放射性工作人员每年接受的辐射剂量小于或等于20 mSv。那么有朋友的问题又来了,放射性工作人员如果生病了,那他们如果需要做放射性检查那要怎么办?第一,我们要再次强调把辐射危害降低到可合理达到的尽量低的水平,即ALARA(as low as reasonably achievable)原则;第二,如果生病了,为了这点并不多辐射剂量可以不用检查,说明是小病;但是有时小病不治有可能变成大病,这与有病早治(患者少受罪)就矛盾了,变成了大病后患者又会不会去埋怨呢?若是早期恶性肿瘤进展了?这点并一定不起多大作用的辐射剂量会那么必要在乎吗?我的回答是去做吧,没有关系的;(个别时候,有的朋友提出让小朋友或已成人的自己做了一个检查,而极度自责,甚至把放射性看得非常极端危害,我的回答是您要是去看病完全不必要如此,这是正常的检查程序,您的极端思维可能有点偏离正常轨道,反而不利于人不利于己,让大家心理负担都随您而加重,而这完全没必要。此时您需要参考本文的Q4问中那个另一种观点,即少量的放射性检查说不定还是有益处的。)第三,医生会从循证医学和患者有利原则等方面去权衡是否需要做放射性检查。您再回过头来想,哪些得了恶性肿瘤的患者还要直接进行放射性治疗,那个辐射比诊断检查时打多了,但是医生选择放疗治疗的疾病往往能比不进行放疗时能延长数月甚至数十年的生存时间,这些都是有科学数据的,不是想象来的。其实,这些相关的放射辐射的考量医生都已了然于胸,患者及其家属看到的最终结果都是对患者有利的。当然,患者及其家属未理解的时候,也可能会认为采用治疗方案延长的时间太短啊,这是人之常情,医护人员也是追求患者生存率能有更大提高。但是,有时候得了不好的疾病,往往还是不能超出目前现有的医疗极限。我们看到的现状是国内的医疗水平越来越高,但是伤医事件的发生率也越来越突出,真是值得整个社会共同来反思。Q10: 设这个普通老百姓的辐射剂量标准,对于老百姓有什么意义啊?A10: 在放射性认知比较缺乏的19世纪20年代,像居里夫人等科学家都遭受了辐射的伤害,但是,人们很快就认识和重视了这个问题。由于国际放射防护委员会(ICRP)召集了世界上许多优秀的辐射防护专家致力于研究辐射防护后,现在可以说人们对辐射及其产生的危害作用的研究与了解,比其它有害物质要深入得多。设这个普通老百姓的辐射剂量标准,从侧面也可以反映晒过多的太阳也是有害的,比方说可能会患皮肤癌,因此事物总是相对的,过与不及都不好。当然,其实际意义是一个危险程度的问题。打个比方,人们被雷击致死的危险度约为3×10E-6,老百姓的这个辐射剂量标准相当于10E-6~10E-5的危险度,在生活中,没人会担心哪一天会被雷击身亡的,所以无需对辐射伤害表现得忧心忡忡,完全没必要。说稍微注意一下就好,只是把事情处理得更好,大家好就是真的好。注:E-5表示10的负5次方;E-6表示10的负6次方。这个是我好大夫周俊医生对医学相关的放射辐射理解的终结篇,希望大家能就此获益,祝大家生活越来越好!相关文章推荐:一、《【一问一答,通俗易懂】十问如何正确理解医学辐射(初始篇)》二、《【一问一答,通俗易懂】十问医学相关的电离辐射(深入篇)》三、《【一问一答,通俗易懂】十问家长们担心的那些医学检查辐射》因为本人在能力或认知上的不足可能在个别问题的表述上不够准确或有失妥当,还望各位看官发现错误予以指出,让我及时改正,谢谢!参考资料:1. 中国辐射防护研究院官网.《辐射防护受到最大重视》. 2008-12-17.2. International Atomic Energy Agency (IAEA). RADIATION, PEOPLE AND THE ENVIRONMENT. 2004. [国际原子能机构(IAEA). 辐射、人类与环境. 2004年.]3. Ann ICRP. Use of effective dose. 2016.[国际辐射防护委员会年鉴(International Commission on Radiological Protection,即ICRP). 有效剂量的应用. 2016年.]4. IAEA. Radiation Protection and Safety of Radiation Sources: International Basic Safety Standards. IAEA Safety Standards Series No. GSR Part 3. International Atomic Energy Agency, Vienna. 2014. [国际原子能机构(IAEA). 辐射防护与辐射源的安全:国际基础安全标准. 国家原子能机构安全标准系列号GSR第三部分. 国际原子能机构. 维也纳. 2014.]5. 邢家骝,朱家瑞,丁勇. 《碘-131治疗甲状腺疾病》. 人民卫生出版社,2002.
周俊 副主任医师 徐汇区中心医院 核医学科638人已购买 - 医学科普 怀孕与X射线
这是一个老生常谈的话题,但不一定每个人都会遇到。作为放射科医生,经常会被问到X射线与怀孕的选择,甚至有朋友不远千里打来长途电话专门询问,内容无非是:前段时间拍了片子,现在发现怀孕了怎么办啊? 的确,不管是精心备孕还是意外收获,每个妈妈都希望在对的时间遇见对的宝宝,对的时间无非是胚胎种下的时候无污染无危害无药物无射线等等。话说回来,即便是无污染无危害无药物无射线,宝宝也不一定是对的,不一定是你想要的那种完美无缺的天使。我的表弟,在当时的农村没有进行任何产前检查,出生后同时合并脊膜膨出和马蹄内翻足两种先天畸形,后来6个月和6岁的时候分别作了两次校正手术,如今地地道道的长成了180cm大小伙子,娶了漂亮的太太,生了可爱的女儿。我一直在想,如果是现在,没准会被引产丢弃,这是一种怎样的悲哀和无奈,人类为什么不能接受生命中的不完美呢? 通常情况下,若是怀孕之前不久拍了X线片子,然后你去咨询医生,哪怕是顶尖级的教授专家也不会告诉你到底“留”还是“流”,这是一个全或无的概率问题。如果还是纠结这个宝宝是不是被X射线害了会导致畸形的话,那么我来给你洗洗脑吧!我们日常生活中的手机、电脑、电视以及出行乘坐的飞机都是有辐射的,你总不至于因为怀孕就与这些东西完全隔绝吧?我曾遇见一位医生,路过医院的放射科门口时恨不得绕着走,你叫我们这些整天呆在放射科的情何以堪啊!所以千万不要悔恨也许微乎其微的一次拍片,更不要无知而盲目地去主动流产,千万千万! X射线分为无害剂量、治疗剂量、损害剂量和致死剂量。根据美国放射学会、美国妇产学院、美国食品药品监督局的临床指导,绝大多数诊断性的X线检查通常是不会造成胎儿伤害的,比如一次四肢或胸部X线摄片,一次非腹盆腔部位的CT检查。一般来讲,胎儿接受X射线的最大极限剂量是5000 毫rad,而孕妇单次胸部X线摄片胎儿接受的辐射剂量为0.02-0.07毫rad,单次腹部和盆腔X线摄片胎儿接受的辐射剂量约100毫rad,孕妇一次乳腺钼靶摄片胎儿接受的辐射剂量为7-20毫rad。孕妇单次头、胸、四肢等CT检查胎儿接受的辐射剂量一般小于1 rad,腹部盆腔及腰骶椎CT检查胎儿接受的辐射剂量约3.5 rad。 在怀孕早期(8-25周),远远超出诊断范围高于5000毫rad剂量的X射线会造成不良妊娠,引起流产或导致胎儿生长发育障碍、中枢神经系统畸形甚至恶性肿瘤。老实说,即便没有接受X射线,胎儿也会发生一定概率的畸形。当孕妈妈由于疾病需要进行接触X线时,比如常规的口腔拍片、头胸部四肢及乳腺的X线摄片,以及非腹盆腔部位的CT检查,诊断性的X射线剂量还是安全的,完全不必担心肚子里的宝宝是不是受到损伤。某些情况下如果孕妇必须进行腹部和盆腔的X线或CT检查,可以和医生进行沟通,权衡利弊,当然没有电离辐射的磁共振检查无疑是最佳的选择,毕竟孕妇的健康和生命是首要的。 在妇产专科医院,不孕不育的女性患者就医时常常被要求进行子宫输卵管造影(HSG)检查,即通过扩张阴道,经宫颈口注入碘对比剂,在X线透视下摄片,以显示子宫有无畸形以及输卵管是否通畅等。由于HSG检查时间一般选择在月经结束排卵期之前,所以检查当月的卵子是经受了X射线的考验的,因此医生不建议当月同房。以前曾经遇见HSG之后饥不可待的夫妇,当月同房后真的怀孕了,后来超声证实是没有胚芽和胎心的胚胎,于是不得不做了人流清宫手术……但是在HSG次月,完全可以放开胆子去造人的,怀孕了别忘了跟我报个喜! 我们老一代的放射科医生,在旧社会环境很差的防护条件下,接受的放射线剂量远远比现在要多得多,然而寿命并不比常人短,不信你看:李果珍(100岁,健在),朱大成(98岁,健在),郭庆林(96岁)……所以,X射线是被冤枉的,每一个天使都有出生的权利!上帝放开手,让天使来到你的身边,请你给他/她一次这一生与你相伴的缘分!
黄益镌 主治医师 嘉兴市第一医院 放射科2276人已读





